A psoríase é uma doença inflamatória crônica da pele, que afeta cerca de 2% da população mundial. Ela se caracteriza por lesões avermelhadas, descamativas e pruriginosas, que podem aparecer em qualquer parte do corpo, mas são mais comuns no couro cabeludo, cotovelos, joelhos e unhas. A psoríase não é contagiosa, mas pode causar impacto na qualidade de vida e na autoestima dos pacientes.
A causa da psoríase ainda não é totalmente conhecida, mas acredita-se que envolva uma combinação de fatores genéticos, imunológicos e ambientais. O sistema imunológico dos pacientes com psoríase reage de forma exagerada a alguns estímulos, como infecções, medicamentos, estresse, trauma, frio, álcool e tabaco, e produz substâncias inflamatórias que aceleram o ciclo de renovação das células da pele. Normalmente, esse ciclo leva cerca de 28 dias, mas nos pacientes com psoríase, ele pode durar apenas 4 dias, resultando em um acúmulo de células mortas na superfície da pele.

A psoríase é uma doença heterogênea, que pode se manifestar de diferentes formas e graus de gravidade, dependendo da extensão, localização, tipo e resposta ao tratamento das lesões. Os principais tipos de psoríase são:
- Psoríase em placas: é o tipo mais comum, que afeta cerca de 80% dos pacientes. Caracteriza-se por lesões bem delimitadas, elevadas, avermelhadas e cobertas por escamas esbranquiçadas ou prateadas, que podem variar de tamanho e número. As lesões costumam ser simétricas e localizadas no couro cabeludo, cotovelos, joelhos, região lombar e genital.
- Psoríase gutata: é o tipo mais frequente em crianças e adolescentes, que pode surgir após uma infecção bacteriana, como a faringite estreptocócica. Caracteriza-se por lesões pequenas, em forma de gota, avermelhadas e descamativas, que podem se espalhar por todo o corpo, especialmente no tronco e nos membros.
- Psoríase invertida: é o tipo que afeta as áreas de dobras da pele, como as axilas, as virilhas, as nádegas, as mamas e as dobras abdominais. Caracteriza-se por lesões lisas, brilhantes, vermelhas e úmidas, que podem causar dor e fissuras. Esse tipo de psoríase pode ser confundido com infecções fúngicas ou bacterianas.
- Psoríase eritrodérmica: é o tipo mais grave e raro, que afeta mais de 75% da superfície corporal. Caracteriza-se por uma inflamação generalizada da pele, que se torna vermelha, quente, dolorosa e descamativa. Esse tipo de psoríase pode causar desidratação, infecções, alterações da temperatura corporal, insuficiência cardíaca e até morte. Ele pode ser desencadeado por fatores como infecções, medicamentos, retirada abrupta de corticoides, queimaduras solares e outras formas de psoríase não controladas.
- Psoríase pustulosa: é o tipo que se caracteriza pelo surgimento de pústulas, que são bolhas cheias de pus, sobre as lesões avermelhadas e descamativas. As pústulas podem ser localizadas nas palmas das mãos e nas plantas dos pés (psoríase palmoplantar), ou se espalhar por todo o corpo (psoríase generalizada). Esse tipo de psoríase pode causar febre, calafrios, mal-estar e alterações dos níveis de cálcio no sangue.
- Psoríase ungueal: é o tipo que afeta as unhas das mãos e dos pés, que podem apresentar alterações como espessamento, descolamento, deformação, manchas, sulcos, pontos hemorrágicos e infecções fúngicas. Esse tipo de psoríase pode prejudicar as atividades diárias e a autoestima dos pacientes.
- Artrite psoriásica: é a complicação que afeta cerca de 30% dos pacientes com psoríase, que consiste em uma inflamação das articulações, que pode causar dor, inchaço, rigidez, deformidade e limitação dos movimentos. A artrite psoriásica pode afetar qualquer articulação, mas é mais comum nas mãos, nos pés, nos joelhos, nos quadris e na coluna. Ela pode se manifestar antes, durante ou depois das lesões cutâneas, e pode levar à destruição articular e à incapacidade funcional.
O diagnóstico da psoríase é feito principalmente pela avaliação clínica das lesões cutâneas e articulares, e pela história pessoal e familiar do paciente. Em alguns casos, pode-se recorrer a exames complementares, como a biópsia da pele, o exame micológico, o raio-x, a ultrassonografia e a ressonância magnética das articulações, para confirmar o diagnóstico, excluir outras doenças e avaliar a extensão e a gravidade da psoríase.
O tratamento da psoríase tem como objetivos controlar os sintomas, reduzir a inflamação, melhorar a qualidade de vida e prevenir as complicações da doença. O tratamento deve ser individualizado, de acordo com o tipo, a extensão, a localização, a gravidade e a resposta ao tratamento das lesões, bem como as características, as preferências e as condições clínicas do paciente. O tratamento pode envolver as seguintes modalidades:
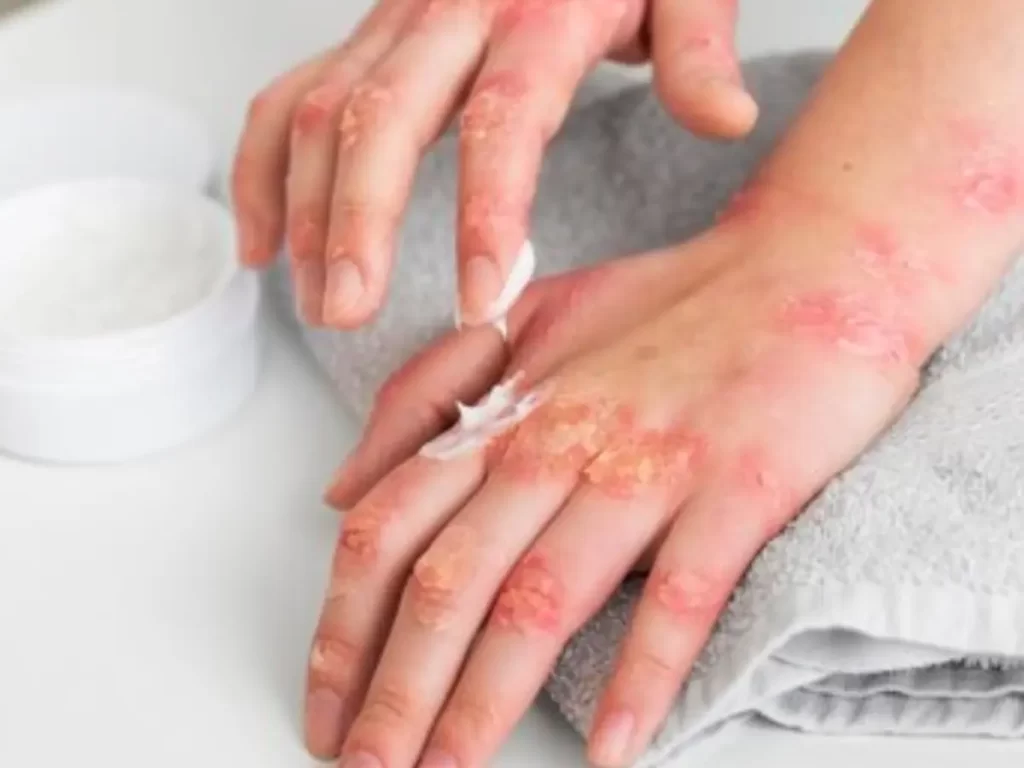
Tratamento tópico:
É o tratamento que consiste na aplicação de cremes, pomadas, loções, géis, sprays ou xampus sobre as lesões cutâneas. É indicado para os casos leves e moderados de psoríase, ou como complemento aos outros tratamentos. Os principais medicamentos tópicos usados no tratamento da psoríase são:
- Corticoides: são medicamentos anti-inflamatórios que reduzem a vermelhidão, a coceira e a descamação das lesões. Eles podem ser de baixa, média, alta ou muito alta potência, dependendo da concentração e do veículo do medicamento. Eles devem ser usados com cautela e por períodos curtos, pois podem causar efeitos colaterais, como afinamento da pele, estrias, manchas, acne, infecções, aumento da pressão arterial e da glicose, e piora da psoríase após a suspensão do tratamento.
- Análogos da vitamina D: são medicamentos que regulam o crescimento e a diferenciação das células da pele, diminuindo a espessura e a descamação das lesões. Eles podem ser usados isoladamente ou em associação com os corticoides, potencializando o efeito anti-inflamatório e reduzindo o risco de efeitos colaterais. Eles podem causar irritação, ardência e coceira na pele, especialmente nas áreas sensíveis, como o rosto e as dobras.
- Retinoides: são medicamentos derivados da vitamina A, que também regulam o crescimento e a diferenciação das células da pele, diminuindo a espessura e a descamação das lesões. Eles podem ser usados isoladamente ou em associação com os corticoides ou os análogos da vitamina D. Eles podem causar irritação, ressecamento, vermelhidão e sensibilidade na pele, especialmente nas primeiras semanas de uso.
- Alcatrão: é um produto natural obtido da destilação do carvão ou da madeira, que tem ação anti-inflamatória, antipruriginosa, queratolítica e antimicrobiana. Ele reduz a proliferação e a inflamação das células da pe
le, aliviando os sintomas da psoríase. Ele pode ser usado sob a forma de xampu, pomada, loção ou sabonete, e pode causar irritação, ressecamento, vermelhidão e sensibilidade na pele, especialmente nas áreas sensíveis.
- Ácido salicílico: é um medicamento queratolítico, que promove a descamação e a renovação das células da pele, facilitando a penetração dos outros medicamentos tópicos e melhorando a aparência das lesões. Ele pode ser usado em associação com os corticoides, os análogos da vitamina D ou os retinoides, potencializando o efeito anti-inflamatório e reduzindo o risco de efeitos colaterais.
- Calcineurina: são medicamentos que modulam a resposta imunológica, reduzindo a inflamação e a proliferação das células da pele. Eles são indicados para as áreas sensíveis, como o rosto, as dobras e as mucosas, que não toleram bem os corticoides ou os análogos da vitamina D. Eles podem causar irritação, ardência, sensibilidade e infecções na pele, especialmente nas primeiras semanas de uso.

Tratamento sistêmico:
É o tratamento que envolve a administração de medicamentos por via oral ou injetável, que atuam em todo o organismo. É reservado para os casos moderados a graves de psoríase, ou quando os tratamentos tópicos e a fototerapia não são eficazes. Os principais medicamentos sistêmicos usados no tratamento da psoríase são:
- Metotrexato: é um medicamento que suprime a atividade imunológica, reduzindo a inflamação e a proliferação das células da pele. Ele é indicado para os casos moderados a graves de psoríase, e requer um monitoramento rigoroso, devido aos seus potenciais efeitos colaterais, como náuseas, vômitos, dor abdominal, anorexia, estomatite, alopecia, mielossupressão, hepatotoxicidade, pneumonite, fibrose pulmonar, toxicidade fetal, e insuficiência renal.
- Ciclosporina: é um medicamento que inibe a ação dos linfócitos T específicos, que estão envolvidos na inflamação da psoríase. Ele é reservado para os casos graves de psoríase, e requer um monitoramento rigoroso, devido aos seus potenciais efeitos colaterais, como hipertensão arterial, hiperlipidemia, hipertricose, hiperuricemia, nefrotoxicidade, neurotoxicidade, pancreatite, parestesia, sensibilidade táctil, vertigem, e reações cutâneas adversas.
- Acitretina: é um medicamento derivado da vitamina A, que regula o crescimento das células da pele, diminuindo a espessura e a descamação das lesões. Ele é indicado para os casos graves ou resistentes a outros tratamentos de psoríase, e requer um monitoramento rigoroso, devido aos seus potenciais efeitos colaterais, como ressecamento da pele, ressecamento dos olhos, dor nas articulações, dor muscular, aumento das enzimas hepáticas, hipotireoidismo, hipervitaminose A, alterações na cicatrização, e toxicidade fetal.
- Apremilast: é um medicamento que inibe a fosfodiesterase 4, que reduz a inflamação das células da pele. Ele é uma opção mais recente e segura, comparada a outras terapias sistêmicas de psoríase, e requer um monitoramento rigoroso, devido aos seus potenciais efeitos colaterais, como náuseas, diarreia, cefaleia, fadiga, infecções das vias respiratórias superiores, reações alérgicas, erupções cutâneas, urticária, anafilaxia, hepatotoxicidade, e toxicidade fetal.
- Medicamentos biológicos: são medicamentos que bloqueiam as moléculas inflamatórias específicas, que estão envolvidas na psoríase, como o TNF-α, a interleucina 12, e a interleucina 23. Eles são indicados para os casos moderados a graves de psoríase, que não responderam aos tratamentos convencionais, e requerem um monitoramento rigoroso, devido aos seus potenciais efeitos colaterais, como infecções graves, reações alérgicas, reações anafiláticas, reações cutâneas adversas, e malignidades.
Fototerapia:
É o tratamento que envolve a exposição controlada da pele à luz ultravioleta B (UVB), ou à combinação de luz ultravioleta A (UVA) com psoraleno (PUVA). É indicado para os casos moderados a graves de psoríase, que não responderam aos tratamentos convencionais, e requer um monitoramento rigoroso, devido aos seus potenciais efeitos colaterais, como queimaduras solares, fototoxicidade, fotoalergia, erupções cutâneas, e carcinogênese cutânea.
O tratamento ideal da psoríase requer uma abordagem multidisciplinar, que envolve dermatologistas, reumatologistas, endocrinologistas, psicólogos, fisioterapeutas, enfermeiros, farmacêuticos, e outros profissionais de saúde. Ele requer um monitoramento regular, para ajustar o tratamento de acordo com a resposta do paciente, e minimizar os efeitos colaterais dos medicamentos. A escolha do tratamento deve levar em consideração não apenas a eficácia clínica, mas também as preferências e a tolerância do paciente, visando melhorar significativamente a qualidade de vida e o bem-estar emocional dos pacientes com psoríase.
Recomendamos que você continue aprimorando suas habilidades com Saúde, explorando tutoriais avançados e projetos práticos. Confira outros artigos que podem te interessar:
Como Evitar Rugas Faciais Quando Estiver Dormindo